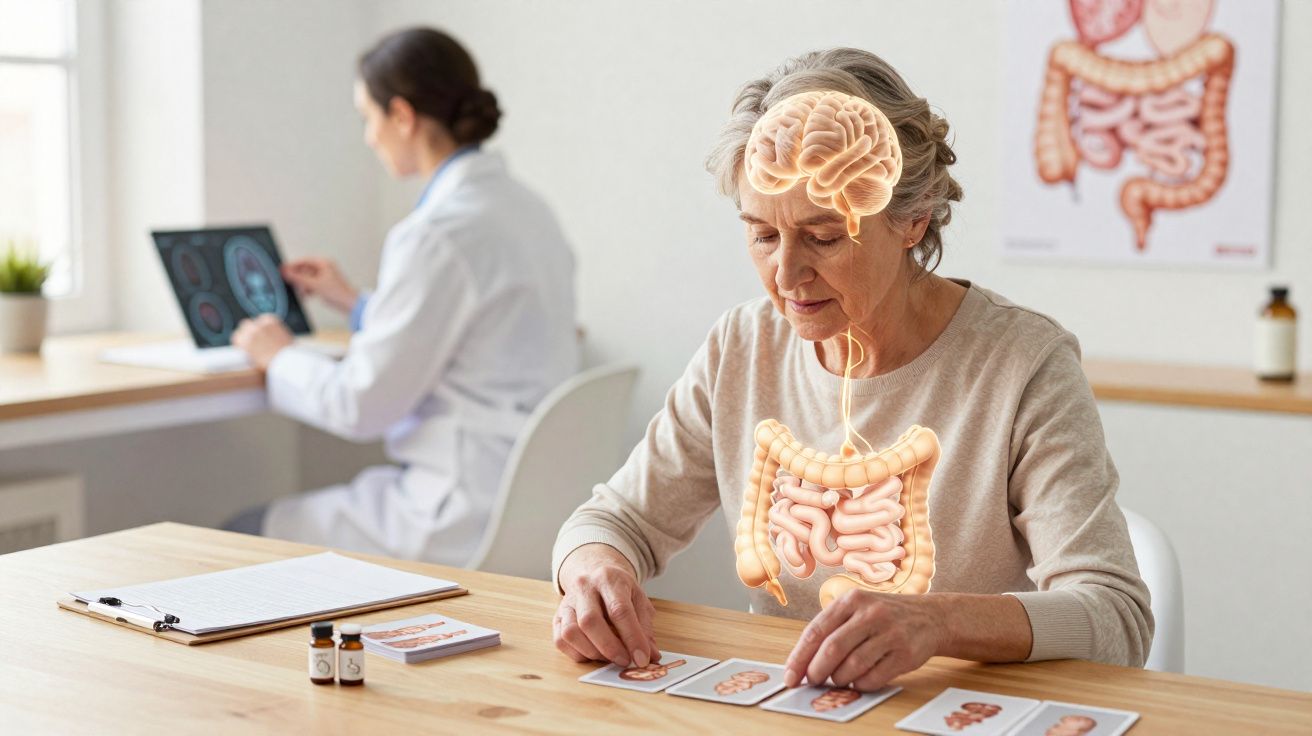
Pesquisadores que tentam encaixar as peças do enorme quebra-cabeça da doença de Alzheimer estão mais perto de posicionar a próxima, ao reforçar mais um elo entre o intestino e o cérebro.
Estudos com animais já haviam mostrado que sinais relacionados ao Alzheimer podem ser transferidos para camundongos jovens por meio da passagem de microrganismos do intestino, o que fortaleceu a ligação entre o sistema digestivo e a saúde cerebral.
Doença de Alzheimer: inflamação intestinal e placas de amiloide
Um estudo de 2023 acrescentou evidências a uma hipótese específica: a de que a inflamação pode ser o caminho biológico que conecta alterações intestinais ao avanço da patologia cerebral.
Ao divulgar os resultados, a psicóloga Barbara Bendlin, da Universidade de Wisconsin, afirmou que pessoas com Alzheimer apresentam mais inflamação no intestino - e que, dentro do grupo com a doença, aquelas com níveis mais altos dessa inflamação também exibiam, em exames de imagem do cérebro, maior acúmulo de placas de amiloide.
Como o estudo avaliou inflamação no intestino
A patologista Margo Heston, também da Universidade de Wisconsin, junto de uma equipa internacional, analisou calprotectina fecal - um marcador de inflamação - em amostras de fezes de 125 pessoas recrutadas a partir de duas coortes de estudos voltados à prevenção do Alzheimer.
No momento da inclusão, os participantes passaram por:
- uma bateria de testes cognitivos;
- entrevistas sobre histórico familiar;
- exames para verificar a presença de um gene de alto risco para a doença de Alzheimer.
Além disso, um subconjunto realizou avaliações clínicas em busca de sinais de aglomerados de proteína amiloide, um indício comum de que processos patológicos associados à condição neurodegenerativa já podem estar em curso.
A calprotectina fecal é frequentemente usada como um indicador de inflamação no trato gastrointestinal e, por ser medida em fezes, tem a vantagem de ser um exame não invasivo. Isso torna o marcador interessante para estudos populacionais, especialmente quando se pretende comparar inflamação intestinal com resultados de testes cognitivos e biomarcadores.
O que foi observado: mais inflamação, piores resultados de memória
De modo geral, os níveis de calprotectina eram mais altos em pessoas mais idosas. Porém, a elevação foi ainda mais evidente entre aqueles com as placas de amiloide típicas do Alzheimer.
O estudo também encontrou que:
- outros biomarcadores associados à doença de Alzheimer aumentavam à medida que a inflamação crescia;
- as pontuações em testes de memória caíam quando a calprotectina estava mais elevada;
- mesmo participantes sem diagnóstico de Alzheimer apresentavam pior desempenho de memória quando tinham níveis mais altos de calprotectina.
Cautela sobre causa e efeito
Heston enfatizou que os resultados não permitem concluir que a inflamação intestinal cause Alzheimer: para isso, seriam necessários testes controlados em modelos animais.
Ainda assim, o conjunto de evidências vai na mesma direção de trabalhos anteriores: análises laboratoriais já indicaram que substâncias produzidas por bactérias intestinais podem ativar sinais inflamatórios no cérebro, e outros estudos observaram mais inflamação intestinal em pessoas com Alzheimer em comparação com grupos sem a doença.
Uma hipótese biológica: do intestino ao cérebro, passando pelas barreiras do corpo
Heston e colegas suspeitam que mudanças no microbioma intestinal possam iniciar alterações no intestino que evoluem para uma inflamação sistémica (no corpo todo). Nessa proposta, a inflamação seria leve, porém crónica, provocando danos discretos e cumulativos que, com o tempo, interferem na eficiência das barreiras naturais do organismo.
O bacteriologista Federico Rey, da Universidade de Wisconsin, explicou a cadeia de eventos suspeita: um aumento da permeabilidade intestinal poderia elevar no sangue a concentração de moléculas inflamatórias e toxinas provenientes do lúmen intestinal, alimentando a inflamação sistémica. Por sua vez, isso poderia comprometer a barreira hematoencefálica, favorecer a neuroinflamação e, potencialmente, contribuir para lesão neural e neurodegeneração.
Se essa sequência se confirmar, ela ajudará a entender por que alterações fora do cérebro podem se correlacionar com achados clássicos do Alzheimer, como o acúmulo de amiloide, e por que sinais de inflamação podem aparecer mesmo antes de um diagnóstico formal - algo relevante em pesquisas de prevenção e rastreio.
Próximos passos e por que isso importa
A equipa agora está a testar em camundongos se mudanças na dieta associadas ao aumento de inflamação conseguem desencadear a versão roedora de alterações semelhantes às do Alzheimer.
Apesar de décadas de investigação, ainda não existe um tratamento realmente eficaz para os milhões de pessoas que vivem com a doença de Alzheimer no mundo. Mesmo assim, ao mapear com mais precisão os processos biológicos envolvidos - peça por peça - cientistas aproximam-se de estratégias melhores de prevenção, detecção e, no futuro, intervenção.
A pesquisa foi publicada na revista Relatórios Científicos.
Uma versão anterior deste artigo foi publicada em janeiro de 2024.





Comentários
Ainda não há comentários. Seja o primeiro!
Deixar um comentário