O caso começou com um olho vermelho e dolorido e uma área embaçada que não melhorava. A explicação estava num parasita vivo que tinha percorrido uma distância que pouca gente ousa imaginar.
Um mistério de oito meses por trás de um olho vermelho
Um homem de 35 anos, na Índia, passou meses com vermelhidão ocular e visão turva. Ele esperou, na expectativa de que fosse passar. Em vez disso, piorou. Só então um exame oftalmológico revelou uma criatura fina, parecida com um fio, a deslocar-se no gel na parte de trás do olho esquerdo. Estava viva. Movia-se devagar. E estava no vítreo, a geleia transparente que ajuda o olho a manter o formato.
Os especialistas reconheceram um cenário raro, porém temido. Um nematódeo migratório tinha alcançado o olho, provavelmente após uma infeção adquirida por via alimentar. A equipa descreveu o caso numa revista médica de referência para que outros profissionais consigam identificar os sinais com mais rapidez.
“Um verme cilíndrico vivo foi visto contorcendo-se no vítreo do olho esquerdo após oito meses de sintomas intermitentes.”
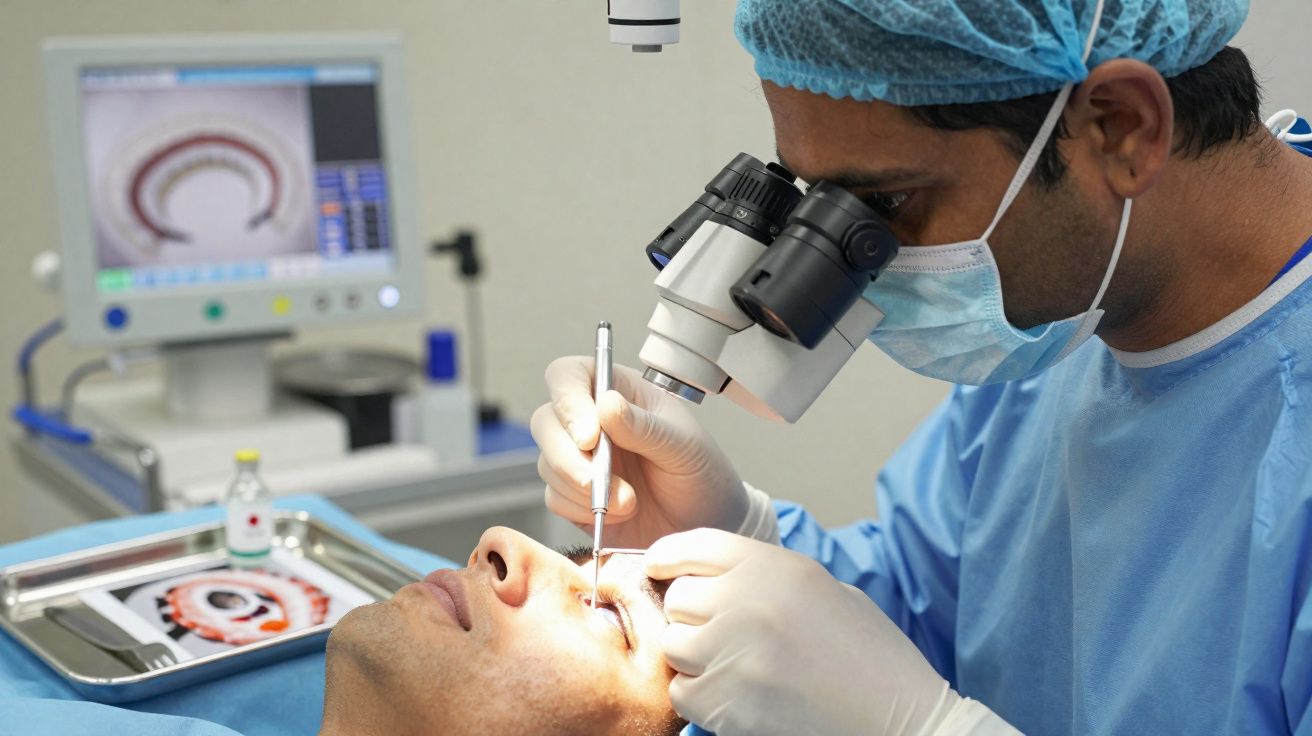
Como os cirurgiões removeram o invasor
Os médicos realizaram uma vitrectomia pars plana. O procedimento consiste em fazer uma pequena incisão na esclera (a parte branca do olho) e retirar o gel vítreo com instrumentos delicados. Com grande ampliação, eles seguraram a cauda do verme e o extraíram inteiro, ainda se mexendo. A análise microscópica apontou uma espécie tropical associada a infeções transmitidas por alimentos no Sul e no Sudeste da Ásia.
Depois, o paciente recebeu esteroides para reduzir a inflamação e medicamentos antiparasitários para eliminar eventuais larvas remanescentes. Ele não desenvolveu complicações neurológicas nem doença cutânea. Ainda assim, o olho pagou um preço: após a operação, surgiu uma catarata, com impacto duradouro na visão.
“O procedimento preservou o olho de uma inflamação persistente; uma catarata posteriormente turvou o resultado.”
Do prato à córnea: onde essas infeções começam
A espécie envolvida, neste contexto com maior frequência Gnathostoma spinigerum, depende de uma cadeia de hospedeiros animais. Animais selvagens e domésticos - como gatos, cães e cobras - abrigam vermes adultos no intestino. Os ovos saem nas fezes e chegam à água doce. Pequenos crustáceos ingerem os ovos. Peixes e rãs comem esses crustáceos. As pessoas entram nessa cadeia por engano, geralmente ao consumir peixe de água doce ou carne malcozidos que contêm larvas vivas. Em situações raras, as larvas podem penetrar por pequenos cortes na pele durante a preparação de alimentos.
Uma vez dentro do ser humano, as larvas migram. Elas não conseguem amadurecer em vermes adultos em nós, mas atravessam tecidos. No início, a doença pode parecer apenas um desconforto gastrointestinal. Mais tarde, podem surgir caroços que coçam e “andam” sob a pele. Em quadros graves, as larvas alcançam pulmões, ouvidos ou o sistema nervoso. Quando há comprometimento cerebral, pode ocorrer inflamação ou hemorragia, exigindo atendimento urgente. A invasão ocular chama atenção por ser visível, mas é apenas um dos possíveis destinos.
| Característica | Detalhes |
|---|---|
| Fonte mais provável | Peixe de água doce ou carne malcozidos; raramente entrada por feridas na pele |
| Início típico | Semanas a meses após a exposição; atrasos de vários meses são descritos |
| Sinais iniciais | Dor abdominal, náuseas, inchaços cutâneos migratórios e pruriginosos |
| Riscos graves | Lesão ocular, sintomas pulmonares, dor de ouvido, inflamação ou hemorragia cerebral |
| Pistas para diagnóstico | Histórico de viagem ou alimentação, eosinofilia acentuada no hemograma, exames de imagem, visualização direta |
| Tratamento | Ivermectina em esquemas curtos; cirurgia quando há acometimento ocular |
O que observar após refeições de risco
Os sintomas podem aparecer meses depois de uma viagem ou de um jantar festivo. Esse intervalo pode mascarar a ligação com o alimento ingerido. Os médicos procuram eosinofilia no sangue, um sinal que sugere infeção parasitária. Exames de imagem podem evidenciar trajetos de migração das larvas. O envolvimento ocular é incomum, mas, quando ocorre, tende a ser evidente.
- Procure atendimento urgente se tiver olho vermelho com moscas volantes ou uma “linha” móvel no campo de visão.
- Informe o consumo recente de peixe de água doce, enguia, rã ou pratos de carne crus ou malpassados.
- Cite qualquer caroço migratório que coça sob a pele ou sensações estranhas de formigamento.
- Avise o seu clínico geral sobre viagens recentes ao Sul ou Sudeste da Ásia, ou pescarias em zonas rurais de água doce.
Outro episódio ilustra um caminho diferente até o olho
Nem todo parasita ocular chega por meio do jantar. Nos Estados Unidos, uma corredora notou pequenos vermes transparentes saindo do olho depois de atravessar uma nuvem de moscas que pousavam no rosto. Ali, tratava-se de outra espécie, associada a gado e transmitida por moscas. A mensagem, porém, é semelhante: o olho pode servir como alerta precoce para parasitas que normalmente atingem animais e, por vezes, “transbordam” para seres humanos.
Tratamento da gnatostomíase mais adotado por especialistas
Quando há suspeita de gnatostomíase, a prática atual tende a preferir ivermectina administrada ao longo de dois dias. Em muitos serviços, ela substituiu esquemas mais longos com outros medicamentos. A cirurgia é indicada quando o verme fica preso no olho ou sob a pele. No seguimento, procuram-se sinais de doença oculta no cérebro ou nos pulmões, mesmo quando o olho aparenta estar calmo.
“Dois dias de ivermectina muitas vezes eliminam larvas residuais após a remoção cirúrgica.”
Exames de fezes raramente ajudam, porque os humanos são hospedeiros acidentais. O acompanhamento é guiado por exames de sangue e por imagem. Quando há envolvimento ocular, oftalmologistas trabalham em conjunto com equipas de infecciologia.
Segurança alimentar prática para viajantes e para quem cozinha em casa
Sumo cítrico, pimenta ou marinadas não matam larvas de nematódeos. O que elimina é o calor. Cozinhe peixe e carne até o centro estar bem quente e a textura adequada. Se pretender consumir peixe cru, use espécies de fontes seguras e siga orientações de congelamento concebidas para inativar parasitas. Peixes de água doce e enguias apresentam risco maior quando ingeridos crus. Muitos produtos “tipo sushi” usam peixe marinho, com riscos diferentes, mas o manuseio seguro continua essencial.
- Cozinhe peixe de água doce e carne de rã até, no mínimo, 63 °C no centro.
- Congele peixe destinado a preparações cruas de acordo com padrões de congelamento profundo usados por profissionais.
- Use luvas ao manipular frutos do mar crus se tiver cortes nas mãos.
- Lave bem tábuas e facas após preparar peixe ou carne crus.
- Mantenha os animais de estimação vermifugados e longe de aparas de peixe, para reduzir contaminação ambiental.
Por que este caso importa para além de uma sala cirúrgica
Os hábitos alimentares mudam depressa. Preparações como ceviche e pratos ao estilo sashimi surgem hoje em locais onde eram raros há uma década. Viajar amplia a exposição. Uma única larva num filé de água doce malcozido pode iniciar uma infeção que migra durante meses. O olho aparece no fim dessa história apenas numa parte dos casos, mas é o local mais visível - e o mais alarmante - tanto para médico quanto para paciente.
Para profissionais de saúde, o caso reforça uma lista mental: perguntar sobre peixe cru de água doce; procurar eosinofilia; acionar a oftalmologia cedo quando houver alterações visuais. Para o público, fica um equilíbrio simples a considerar. Aventuras gastronómicas trazem prazer e boas histórias. Porém, quando espécies de água doce são consumidas cruas ou malpassadas, existe um risco parasitário pequeno, mas real. Técnica correta na cozinha e baixa tolerância a sintomas oculares incomuns ajudam a manter esse risco sob controlo.
Uma nota extra para famílias e para quem pratica desporto ao ar livre: crianças, gestantes e corredores podem ter exposições específicas - de piqueniques à beira de lagos a enxames de moscas ao entardecer. Óculos escuros, repelente e escolhas alimentares sensatas diminuem essas exposições. A probabilidade de encontrar um verme no olho continua muito baixa. Casos como este mostram como reduzir ainda mais essa probabilidade.






Comentários
Ainda não há comentários. Seja o primeiro!
Deixar um comentário